
Psoriasi - Perché ne parliamo?
Perché la pelle è l’organo con cui ciascuno di noi entra in relazione con il mondo e con gli altri.
Le persone che soffrono di una malattia della pelle spesso vivono con molto imbarazzo la loro situazione, perché la pelle “si vede”: questo può portare ad isolarsi, limitando le relazioni sociali ed evitando di frequentare luoghi pubblici; si possono vivere male le relazioni affettive, talvolta anche l’attività lavorativa può essere condizionata; persino la scelta dell’abbigliamento non è libera.
Parlarne significa dar voce al disagio e identificare percorsi di cura che aiutino a controllare la malattia, migliorando la qualità della vita in rapporto a se stessi, alle relazioni sociali, familiari e affettive, al lavoro e alla carriera.
Indice dei paragrafi
- Psoriasi – Perché ne parliamo?
- Che cos’è la Psoriasi?
- Quanto è frequente la psoriasi?
- Quanto è grave la psoriasi?
- Si può guarire dalla psoriasi?
- Perché viene la psoriasi?
- Come si manifesta la psoriasi?
- Le comorbidità
- Come si misura la gravità della psoriasi?
- Come si cura la psoriasi?
- Considerazioni conclusive
Psoriasi - Che cos’è:
Oggi più correttamente si parla di malattia psoriasica, ad indicare che si tratta di una patologia complessa, di tipo infiammatorio e immunitario, che si evidenzia con manifestazioni diverse fra paziente e paziente e nell’ambito dello stesso individuo in momenti diversi della sua vita. Potremmo ancora meglio dire che esistono “i pazienti con malattia psoriasica”, ciascuno con la propria. Ed è questo criterio che deve portare a cercare per ogni individuo la terapia il più possibile personalizzata, adattandola alle sedi di manifestazione, all’estensione , al vissuto del paziente stesso, all’età, ai progetti di vita, tenendo conto delle possibili comorbidità (o malattie associate)
Psoriasi - E’ frequente?
Circa il 3% della popolazione in Italia soffre di psoriasi , secondo alcuni studi prevale nel sesso maschile; può comparire a qualunque età, anche se ci sono due picchi di insorgenza: fra i 16 e i 22 anni e fra i 57 e i 60
Psoriasi - E’ grave?
Si stima che circa il 10-20% dei pazienti affetti da psoriasi presenti una forma medio -grave, solo lo 0,1 presenta una forma grave o complicata (eritrodermia, pustolosi generalizzata)
Psoriasi - Si può guarire?
La malattia psoriasica è una patologia ad andamento cronico-recidivante
Attualmente non esiste una cura in grado di far scomparire definitivamente la malattia, proprio per la sua complessità. Esistono tuttavia numerosi farmaci di uso locale o sistemico, tradizionali o di più recente formulazione che permettono nella maggior parte dei casi un buon controllo clinico
Psoriasi - Perché viene?
E’ una malattia multifattoriale, nella quale sono coinvolti :
fattori genetici cosiddetti predisponenti, che predispongono alla possibilità di manifestazione della malattia (casi familiari)
fattori ambientali scatenanti, in seguito ai quali vi può essere la prima manifestazione di malattia : infezioni da streptococco (es. tonsilliti) soprattutto nella forma eruttiva guttata dei giovani, traumi fisici o psichici, i cosiddetti eventi stressanti ( lutti, separazioni, problemi lavorativi, ma anche cambiamenti nella vita); alcuni farmaci, il fumo, il sovrappeso, l’obesità.
In termini estremamente semplici si può dire che i fattori scatenanti in persone geneticamente predisposte, attraverso meccanismi biologici inducono una aumentata velocità di replicazione delle cellule che costituiscono l’epidermide (cheratinociti) con formazione di squame e liberazione di sostanze infiammatorie che determinano il quadro di arrossamento tipico della malattia, e che automantengono il meccanismo replicativo-infiammatorio.
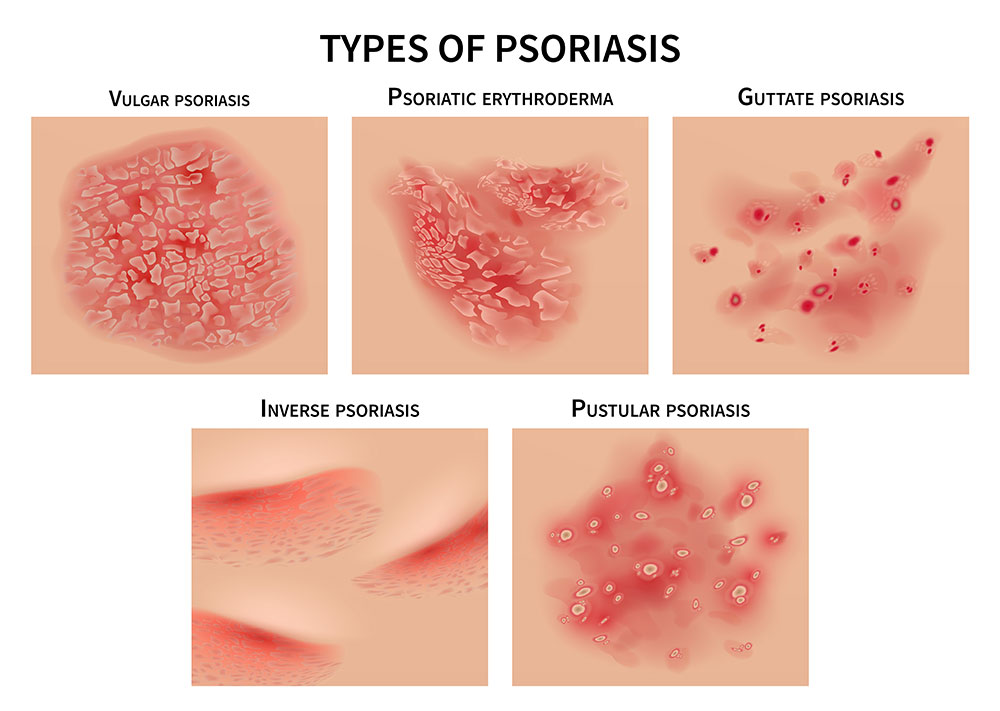
Psoriasi - Come si manifesta?
La forma più frequente, detta “volgare”, presenta chiazze più o meno spesse con arrossamento (eritema) ricoperte da squame fini o spesse; le sedi più comuni sono gomiti, ginocchia e regione sacrale, cuoio capelluto
Sono poi descritte delle varianti:
universale, quando le lesioni sono estese a gran parte della superficie cutanea
inversa: interessa le pieghe: inguinali, regione genitale, ascelle, ombelico
Ungueale: da minime alterazioni a manifestazioni accentuate di una o più unghie di mani e piedi (depressione puntiforme della lamina ungueale, distacco parziale e/o ispessimento della stessa)
Palmo-plantare: con desquamazione e ispessimenti che possono formare ragadi
Palmo-plantare pustolosa, con presenza di piccole vescicole che contengono pus sterile
Eruttiva, di solito compare nei giovani dopo tonsillite da streptococco, con piccole lesioni disseminate
Forme più rare e più importanti: eritrodermia, pustolosi generalizzata
Può essere presente prurito, talvolta intenso
Psoriasi - Le comorbidità
Si è visto che la malattia psoriasica si può associare in maniera significativa ad altre patologie.
Grande importanza viene data alla sindrome metabolica (obesità, diabete, ipertensione, dislipidemia) e al suo ruolo nelle malattie cardiovascolari con i loro fattori di rischio associati (fumo, sedentarietà); correlata alla sindrome metabolica la steatosi epatica (fegato grasso) su base non alcolica. Sono segnalate anche malattie infiammatorie croniche intestinali (Crohn, colite ulcerosa); uveite (patologia oculare); ansia e depressione, di solito secondari alla patologia; abuso di alcolici.
Un discorso a parte per l’artrite psoriasica, che si può manifestare in circa il 10 - 30% dei pazienti, che può interessare una o poche articolazioni periferiche o la colonna vertebrale e che deve sempre essere ricercata per una diagnosi precoce con conseguente inizio di terapia specifica per evitare alterazioni permanenti
Psoriasi - Come si misura la gravità della malattia?
Esistono parametri che usano dei criteri numerici per valutare grado di estensione, spessore, eritema e desquamazione , che vengono moltiplicati per un coefficiente di sede (PASI); esistono metodi che valutano la superficie corporea interessata. Nella valutazione di “gravità” inoltre si tiene conto anche del risultato di un questionario compilato dai pazienti, relativo alla loro vita quotidiana, che introduce il concetto fondamentale di “qualità della vita”.
Psoriasi - Come si cura la malattia psoriasica?
Non esiste farmaco che funzioni nello stesso modo su tutti i pazienti.
La scelta del tipo di terapia è in funzione del paziente e del suo contesto di vita, del sesso, dell’età, dei suoi progetti di vita, di eventuali malattie associate, dell’assunzione di altri farmaci, e ovviamente del tipo, sede ed estensione della sua psoriasi
Prima regola: modificare gli stili di vita: abolizione del fumo, controllo del peso corporeo tramite una alimentazione corretta, limitare o abolire uso di alcolici; attività fisica regolare ; riduzione, dove e se possibile, dei livelli di stress .
Terapie locali:
emollienti: da usare sempre
derivati vitamin; D (calcipotriolo, calcitriolo, tacalcitolo): sono indicati per forme di psoriasi lieve, localizzata; la dose settimanale non deve superare 1 confezione da 30 g. Di solito vengono applicati dopo rimozione delle squame con unguento salicilico a concentrazione variabile in base alla clinica; la terapia deve essere proseguita per circa 3 mesi per valutarne l’efficacia. Da sospendere in caso di intolleranza
cortisonici: puri, associati ad altre molecole, diluiti in creme emollienti: l’impiego varia in base alle sedi e al grado di infiammazione, la durata della terapia di solito è breve, talvolta a cicli, sempre devono essere seguite le indicazioni dello specialista. Non devono essere autogestiti.
Fototerapia:
il sole: l’esposizione al sole spesso rappresenta un’ottima terapia naturale , contribuendo a mitigare o risolvere temporaneamente la malattia, soprattutto durante il periodo estivo
le lampade: attualmente si utilizzano soprattutto lampade UVB a banda stretta, in Centri Ospedalieri dedicati; sono disponibili anche per noleggio domiciliare. Rappresentano una vera e propria terapia, pertanto devono essere utilizzate sotto controllo medico ; vi sono controindicazioni (tumori cutanei, alcune malattie autoimmuni, alcuni farmaci fotosensibilizzanti)
Terapie generali (sistemiche):
Tradizionali:
methotrexate per bocca o per via sottocutanea: farmaco utilizzato da decenni, solitamente ben tollerato; viene assunto una volta alla settimana in dosi valutate dallo specialista. Richiede controllo di esami ematici, soprattutto epatici. Vi sono alcune controindicazioni legate alla funzionalità epatica o a patologie associate. Nel sesso femminile in età fertile è obbligatoria una contraccezione orale. L’impiego può essere protratto a lungo, la risposta clinica può essere lenta ma molto valida
ciclosporina: anch’esso utilizzato da parecchi anni, è farmaco che vede il suo impiego soprattutto quando è necessario avere una risposta clinica rapida, o per gravità di malattia o per necessità del paziente; non ha indicazioni per lunghi periodi ma solo a cicli di 3-6 mesi, con terapia cumulativa massima di due anni. Può alterare la funzionalità renale, il quadro lipidico e la pressione arteriosa, che devono essere monitorati. Può essere utilizzato per ridurre la malattia prima di passare ad altri farmaci di risposta più lenta. Presenta parecchie interferenze farmacologiche. L’assunzione è quotidiana, per via orale, di solito in due somministrazioni
acitretina: derivato della vitamina A, anch’esso utilizzato da anni. In dose quotidiana, in singola dose o in doppia somministrazione. Di scelta soprattutto nelle forme palmo-plantari ipercheratosico- ragadiformi e pustolose, è indicato anche nelle forme volgari. Anch’esso può dare buona risposta clinica, la dose deve essere adattata in base alla risposta e alla tollerabilità del paziente. Può alterare il quadro lipidico e dare secchezza di cute e mucose. Controindicato l’uso concomitante di alcolici . Nella donna in età fertile obbligo di contraccezione orale da protrarsi fino a due anni dalla sospensione .
Farmaci ”biologici”:
farmaci di concezione diversa dai tradizionali, agiscono in punti diversi della risposta immunitaria-infiammatoria che si verifica nella psoriasi . In base al punto di azione sono definiti: anti TNF alfa, anti-interleuchina 12- 23, anti-interleukina 17. Sono farmaci in distribuzione solo presso i Centri Psocare ospedalieri accreditati dalla regione. Le indicazioni all’utilizzo sono relative ai pazienti che non abbiano avuto risposta con i farmaci tradizionali o che abbiano controindicazioni all’impiego degli stessi. Necessitano di alcuni esami pre-somministrazione. La via di somministrazione è per iniezioni sottocutanee con siringhe pre-dosate; gli intervalli fra le singole dosi sono diversi da farmaco a farmaco. Controindicati nei pazienti oncologici o affetti da infezioni croniche o recidivanti. Le risposte sono molto buone, anche se non tutti i pazienti rispondono allo stesso modo.
“Piccole molecole”: apremilast, farmaco in formulazione orale di uso quotidiano, non presenta le controindicazioni dei biologici. Anch’esso al momento a distribuzione ospedaliera.
Psoriasi - Considerazioni conclusive:
l’attenzione rivolta in questi anni alla psoriasi ha permesso di costruire percorsi terapeutici che tengano conto delle esigenze del paziente , con una rivalutazione anche delle terapie sistemiche tradizionali che tuttora occupano un posto fondamentale nelle linee guida
D’altronde i farmaci biologici hanno rappresentato non solo una opportunità di cura importante per i pazienti che non rispondono alle terapie tradizionali, ma hanno anche stimolato moltissimo la ricerca, permettendo di identificare molteplici punti di azione di vari farmaci; molte altre molecole sono infatti allo studio, anche già in fase sperimentale.
Informazionia cura di
Dott'sa Silvia Fossati
Dermatologa Venereologa
